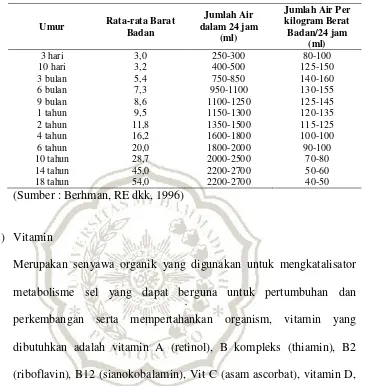
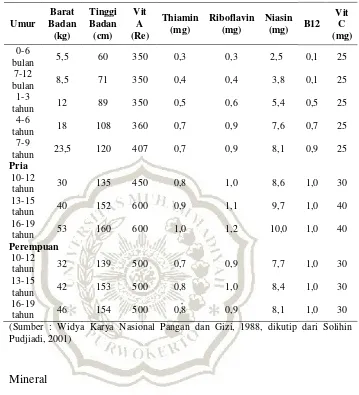
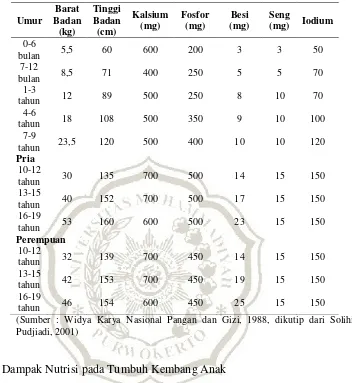
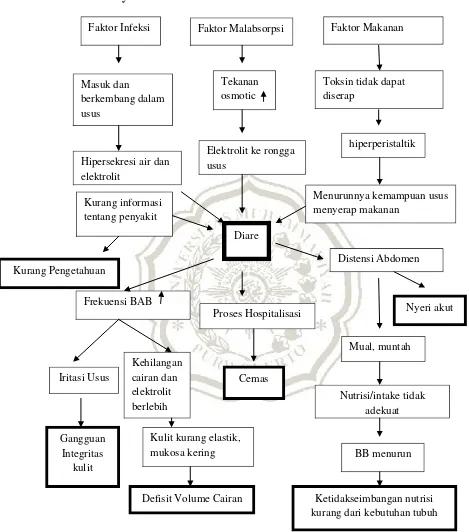
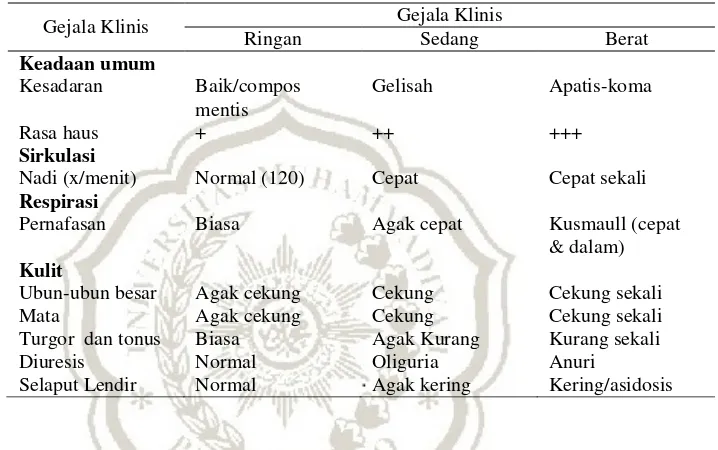
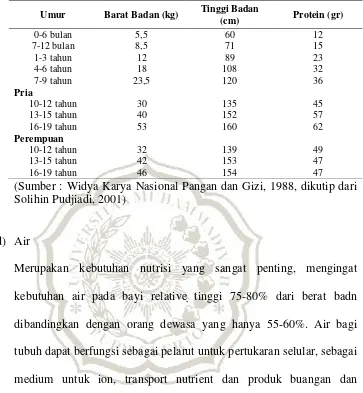
BAB II TINJAUAN PUSTAKA A. Pengertian - MOCHAMAD IQBAL P, BAB II
Teks penuh
Gambar


Dokumen terkait
upaya sekolah dalam membentuk sikap tawadhu siswa kepada sesama. teman, baik didalam proses pembelajaran maupun diluar
Fakultas Keperawatan Universitas Airlangga Surabaya. Bermaksud melakukan penelitian yang berjudul “Pengaruh Garra Rufa Care terhadap Perubahan Tingkat Stres Lansia dengan
Prinsip geografi yang dapat digunakan untuk menggambarkan gejala dan fakta geografi dalam peta serta mengungkapkan hubungan antara gejala geografi yang satu dengan
Karakteristik substrat maupun sedimennya pada Kawasan Pantai Ujong Pancu sendiri memiliki karateristik sedimen yang didominasi oleh pasir halus dimana pada
4.11 Model hubungan antara variabel persepsi guru geografi terhadap eksistensi MGMP (X1) dan partisipasi guru geografi dalam kegiatan MGMP (X2) dengan kompetensi
Program Studi Ilmu Komunikasi (Manajemen Komunikasi), Program Pascasarjana, Universitas Sebelas Maret. Story Telling di dalam menanamkan nilai-nilai budaya kerja yang
Kepuasan responden di Instalasi Rawat Inap RSUD Tugurejo Semarang kategori tinggi adalah 38 responden ( 38 % ) dan kategori sedang 62 responden ( 62 % ), dengan
Menurut Indra Lesmana Karim, upaya penanggulangan terhadap pengulangan tindak pidana penyalahgunaan narkotika oleh anak adalah melalui lingkungan yang terkecil